Лучевая терапия является одним из ключевых методов лечения раковых заболеваний. В настоящее время существует несколько подходов к лучевой терапии, одним из которых является 3D CRT (трехмерная конформационная лучевая терапия). Этот метод основан на использовании специальной компьютерной программы, которая позволяет планировать и доставлять лучевую дозу с высокой точностью и максимальным учетом анатомических особенностей пациента.
Одной из главных особенностей 3D CRT лучевой терапии является возможность точного определения формы опухоли и контуров органов, находящихся поблизости. Благодаря этому, лучевая доза может быть наиболее эффективно направлена исключительно на опухоль, минимизируя при этом влияние на окружающие здоровые ткани.
Основной принцип работы 3D CRT заключается в том, что перед началом лечения пациента подвергают компьютерной томографии, с помощью которой создается 3D-модель его органов и опухоли. Следующим этапом является планирование лучевой терапии с использованием специального программного обеспечения, которое на основе доступных данных определяет оптимальное распределение лучевой дозы.
3D CRT лучевая терапия обладает рядом преимуществ по сравнению с традиционным методом лучевой терапии. Она позволяет достигнуть более высокой точности и гибкости в доставке лучевой дозы, что способствует более эффективному лечению рака. Кроме того, этот метод обеспечивает снижение риска осложнений и побочных эффектов. Важным фактором является также возможность повторного планирования и коррекции дозы в случае изменений размеров опухоли или положения органов, что делает 3D CRT лучевую терапию наиболее универсальным и эффективным методом в борьбе с раковыми заболеваниями.
Определение и цель метода
Целью 3D CRT лучевой терапии является точное наведение и максимальное покрытие опухоли радиацией, минимизируя соприкасающееся здоровую ткань. В отличие от традиционных методов лучевой терапии, таких как двухмерная конформная лучевая терапия (2D CRT), 3D CRT позволяет более точно адаптировать дозировку для каждого пациента.
При использовании 3D CRT лучевой терапии специалисты создают план облучения, определяя положение опухоли и соседних органов с помощью 3D изображений. Затем они настраивают пучки радиации таким образом, чтобы они максимально совпадали с формой и размерами опухоли, минимизируя облучение здоровых тканей вокруг нее.
В результате использования 3D CRT лучевой терапии достигается более точное и эффективное лечение опухолей, улучшается органическое и функциональное сохранение здоровых тканей, а также снижается риск побочных эффектов от облучения. Этот метод является одной из передовых технологий в области радионуклидной терапии и находит широкое применение в лечении различных видов рака.
Принцип работы 3D CRT лучевой терапии
Суть 3D CRT заключается в том, что лучи радиации нацеливаются на раковую опухоль из разных направлений, с учетом ее формы и расположения. Для выполнения 3D CRT необходимо провести КТ-исследование, во время которого получается трехмерное изображение пациента и опухоли.
Полученная КТ-снимок передается в специальную лучевую планировочную систему, которая помогает врачам определить оптимальное расположение лучей радиации. Затем врачи проводят планирование лечения, задавая параметры лучей, и получают детальный план облучения, которым руководятся во время процедуры лучевой терапии.
Во время процедуры лучевой терапии пациент располагается на кушетке, а прецизионное оборудование настраивается для достижения точного расположения и угла направления лучей. Лечение проводится в несколько сеансов, при этом каждый сеанс обычно длится несколько минут.
3D CRT является эффективным методом лечения раковых опухол, так как позволяет точно контролировать область облучения и минимизировать повреждение здоровых тканей. Кроме того, этот метод может быть комбинирован с другими методами лечения, такими как химиотерапия или хирургическое вмешательство, чтобы достичь наилучшего результата для пациента.
Особенности 3D CRT лучевой терапии
Главными особенностями 3D CRT являются:
- Индивидуальный подход. Каждый пациент проходит детальное сканирование для создания трехмерной модели его опухоли и окружающих тканей. Это позволяет более точно определить путь лучей, минимизировать повреждение здоровых тканей и максимально сосредоточить дозу излучения на опухоли.
- Высокая точность. Благодаря использованию трехмерных изображений и специализированного программного обеспечения, врачи могут планировать и моделировать угол облучения, форму и размеры лучевого поля. Это позволяет обеспечить максимальное поглощение лучей опухолью, при этом минимизируя воздействие на здоровые ткани.
- Контроль дозы. Врачи могут более точно измерять и контролировать дозу лучевого излучения, благодаря возможности трехмерного планирования. Это позволяет обеспечить максимальную эффективность лечения при минимальном риске побочных эффектов.
- Комбинированное лечение. 3D CRT часто используется в комбинации с другими методами лечения, такими как химиотерапия или хирургическое вмешательство. Это улучшает эффективность лечения путем комплексного воздействия на опухоль с разных сторон.
- Широкий спектр применения. 3D CRT может быть использовано для лечения различных типов опухолей в разных органах и системах. Этот метод эффективен как при лечении начальных стадий рака, так и в случае рецидива или метастазов.
В результате применения 3D CRT значительно повышается шанс на успешное лечение опухоли, минимизируется риск побочных эффектов и повреждения здоровых тканей. Этот метод остается одним из наиболее эффективных и перспективных в современной онкологии.
Индивидуализация дозы облучения
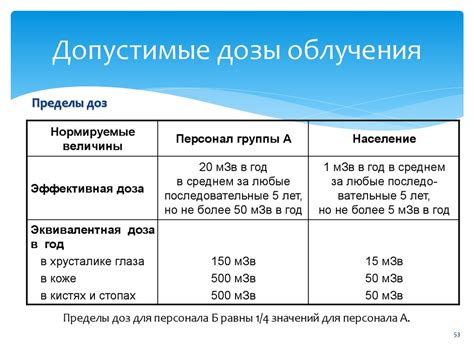
В процессе планирования лучевой терапии специалисты используют специальное программное обеспечение, которое позволяет точно определить местоположение опухоли и ее окружающих тканей. Также учитываются индивидуальные особенности пациента и особенности его заболевания.
На основе полученных данных специалисты создают трехмерную модель области, которую необходимо облучить. Затем они разрабатывают оптимальную дозу облучения, которая будет максимально эффективна для уничтожения опухоли и одновременно минимизирует повреждение здоровых тканей и органов.
Индивидуализация дозы облучения позволяет установить наиболее подходящий уровень лучевого воздействия в каждой точке целиком. Это особенно важно при лечении опухолей, которые расположены около важных органов или тканей. Можно будет дать более высокую дозу облучения опухоли, которая будет точно целенаправленно направлена в требуемую область, и тем самым максимизировать его эффективность.
Индивидуализация дозы облучения также позволяет учитывать различные факторы, которые могут влиять на эффективность терапии. Например, если опухоль подвергается изменениям во время лечения, специалисты могут корректировать дозу облучения в реальном времени, чтобы максимизировать эффект.
В целом, индивидуализация дозы облучения играет решающую роль в эффективности и безопасности лучевой терапии. Благодаря этому подходу удается достичь максимальных результатов при минимальных побочных эффектах для пациентов.
Минимизация побочных эффектов

Специалисты часто используют различные техники и стратегии, чтобы снизить негативное воздействие лучевой терапии на здоровые ткани и органы. Один из подходов заключается в оптимальном планировании дозы лучей, чтобы минимизировать облучение здоровых тканей. Современные системы позволяют точно контролировать и настраивать уровень дозы лучей в зависимости от особенностей опухоли и окружающих тканей.
Кроме того, важным аспектом минимизации побочных эффектов является использование специальных защитных приспособлений, которые помогают ограничить радиационное облучение на некоторые области тела пациента. Например, маски и фиксаторы могут использоваться для фиксации головы или других частей тела, исключая возможность смещений, которые могут привести к неправильному облучению.
Контроль побочных эффектов включает также постоянное наблюдение за пациентами и раннее выявление любых реакций на лечение. Благодаря современным методикам и оборудованию, специалисты могут внести корректировки в лучевую терапию на ранних стадиях, минимизируя возможные осложнения.